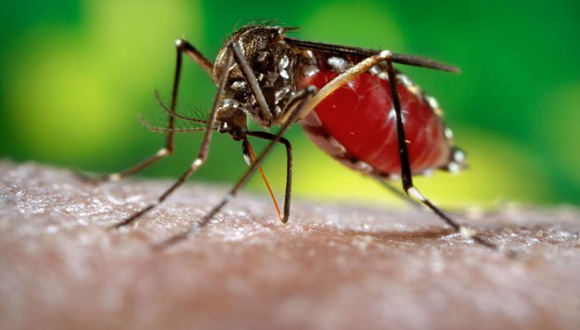
l momento del año que transcurre, desde finales de septiembre hasta inicios de noviembre, es la etapa en que se registra históricamente un pico máximo en la infestación del mosquito Aedes aegypti. “Es el momento más peligroso, porque es cuando se acrecientan los factores que propician los focos de Aedes aegypti”, dijo la Dra. Carilda Peña García, directora nacional de Vigilancia y Lucha Antivectorial del Ministerio de Salud.
Durante un encuentro con la prensa en la sede del MINSAP, la funcionaria dijo que hoy hay importantes índices de infestación del mosquito en todas las regiones del país. “Todas las provincias del país, en mayor o menor grado, reportan la presencia del vector”, principalmente en las cabeceras provinciales, porque es allí donde hay más concentración demográfica, mayor cantidad de depósitos de agua y mayor generación de desechos.
Esos son los lugares que constituyen el punto de mira de las autoridades de salud para incrementar las acciones contra el mosquito. El plan que desde 2016 tiene el país para sostener los resultados que se van logrando en la lucha antivectorial, contempla que en dos momentos del año se intensifiquen y amplíen las acciones de control, de acuerdo con las condiciones que favorecen la infestación.
Este es uno de esos momentos -explicó-. Se han emprendido medidas intensivas que priorizan los lugares donde hay mayor presencia del mosquito.
“Hoy se realizan acciones de control en todos los municipios del país, pero se hace hincapié en los sitios donde hay mayor manifestación del vector. Para este período, aunque continúan los planes de enfrentamiento en todos los territorios del país, el incremento de las acciones contra el mosquito adulto está en 36 municipios que muestran niveles de infestación más elevados, entre los cuales se incluyen todos los de La Habana -por las características de esa provincia- y mayormente municipios cabeceras de otras provincias”.
En Cuba influyen el clima (alta temperatura, elevada humedad) y la ubicación geográfica del país, factores que no se pueden modificar; la situación demográfica (densidad, movimientos de población), y el vertimiento de residuales líquidos y sólidos, que generan focos del vector. La reproducción del mosquito se incrementa con el calor. Al menor descuido en las medidas de control, puede generarse transmisión de la enfermedad.
Hoy no hay una región del país, ni la occidental, ni la central ni la oriental, que escape de elevados índices de infestación del mosquito, dijo la directora nacional de Vigilancia y Lucha Antivectorial.
La Dra. Peña García señaló que luego de que la hembra del mosquito pone el huevo en un lugar húmedo, requiere agua limpia, pero cuando no encuentra esas condiciones puede ponerlo en una pared o un muro, y ese huevo, mientras tenga condiciones, sigue madurando. Si no las tiene, se deseca, y cuando haya humedad o caiga en un sitio que la tenga comienza su evolución y eclosiona el vector.
“Tiene una capacidad de adaptación y resistencia al medio extraordinaria. Se ha dicho que es de agua limpia, pero también puede ser en agua sucia, en una tapita de botella, en un cascarón, en una cuchara, en cualquier sitio donde haya humedad”, dijo.
Añadió que las elevadas temperaturas hacen que el proceso evolutivo del vector, su ciclo de vida, se acorte. “Esto influye en los ciclos de revisión de las viviendas como parte de la campaña de control y hace más importante la participación popular, el esfuerzo de cada persona en el lugar donde habita o trabaja: para controlar el mosquito, lo primero que tenemos que hacer es evitar focos que lo generen en las casas y centros de trabajo.
“¿Cuáles son los sitios a revisar? Los que sabemos usa el mosquito para la ovoposición, como los tanques y otros depósitos bajos que utiliza la población para almacenar agua, como cisternas o aljibes. En Cuba, el 65% de los focos del mosquito se detectan en depósitos bajos. Ahí tenemos ganada la primera parte de la batalla, si todas las personas en la vivienda tratan de evitar posibles focos”.
El mosquito, además, tiene la capacidad de migrar ante los métodos de control como la fumigación. Por eso es vital cumplir el plazo de 45 minutos tras la fumigación. “Si no dejamos la vivienda cerrada por 45 minutos después de aplicado el tratamiento, el mosquito se va, no cae la microgota encima de él -el mecanismo que causa su muerte- y hemos perdido tiempo y combustible y, lo que es peor, se mantienen los mosquitos y el foco que genera la transmisión”.
La directora nacional de Vigilancia y Lucha Antivectorial del Ministerio de Salud insistió en la necesidad de mantener el autofocal en casas y centros de trabajo, respetar el cierre de los locales durante las fumigaciones, revisar las viviendas cada siete días (patios y azoteas buscando focos), usar medios biológicos en los lugares donde sea posible (peces larvíboros como los guppys y gambusias o guajacones) y contribuir con los operarios de la campaña.
“Por lo general, la picada del Aedes aegypti es imperceptible. El momento en que más pica es el horario del crepúsculo; sale a picar porque necesita sangre para después madurar su huevo y poner. A esa hora hay que aplicar todas las medidas posibles para evitar las picadas”.
La situación epidemiológica de las Américas está relacionada actualmente con las arbovirosis (enfermedades transmitidas por artrópodos, en este caso el mosquito del género Aedes, principalmente el aegypti, aunque también el albopictus), debido a un incremento de la infestación de ese vector y a la existencia de factores que la favorecen, también presentes en Cuba.
Transmitidas por el Aedes, en las Américas se han expandido en los últimos años el dengue, el zika (a partir de 2015, fundamentalmente en Brasil), la fiebre chikungunya (también en los últimos años), y la fiebre amarilla, la más reciente, con un brote importante desde finales de 2015 en Angola y que luego se extendió a Brasil.
Según explicó el director nacional de Epidemiología, Francisco Durán García, en Cuba el dengue es la enfermedad que más se ha manifestado. Hace tres años que no hay casos de chikungunya en el país, y fueron muy limitados, y desde finales del primer semestre de 2018 no se reporta transmisión de zika. En cuanto a la fiebre amarilla, los últimos casos se registraron en 1909. Todas estas enfermedades son transmitidas por el mismo vector, el Aedes.
Durante 2018, según datos de la Organización Panamericana de la Salud (OPS), se reportó transmisión del chikungunya y el zika en 38 países de las Américas, el dengue estuvo prácticamente en todos y la fiebre amarilla afectó fundamentalmente a Brasil, Bolivia, Colombia, Ecuador y Perú.
“La situación en las Américas es muy compleja en 2019, sobre todo por grandes brotes de dengue que han afectado a la región. Los niveles de infestación del mosquito son muy elevados, y generan una mayor transmisión de la enfermedad, con 2 384 029 casos a nivel regional –hasta el pasado 13 de septiembre–, principalmente en países como Brasil (más del 80%), Colombia, Nicaragua, México y Honduras”, dijo. También ha habido transmisión de fiebre amarilla, chikungunya (Brasil, Colombia, El Salvador, Perú, Guatemala, Nicaragua y Bolivia, los más afectados) y zika (Brasil con más casos).
Entre otras características comunes, mencionó el hecho de que no existen vacunas para estas enfermedades (excepto para la fiebre amarilla, con una efectividad muy alta y que protege de por vida), y que un porcentaje de los infectados llevan el virus y lo transmiten, pero no tienen los síntomas. “Son portadores. No van al médico ni son detectados. Esto hace todo más complejo”.
En el caso del dengue, hay cuatro serotipos (1,2, 3 y 4) del virus. Durante 2018 y 2019 han estado circulando en las Américas los cuatro serotipos. En Cuba ha predominado el serotipo 2, aunque se han detectado casos del serotipo 1. Si se tiene la enfermedad con el serotipo 1, puede luego contraerse con el serotipo 2, el 3 o el 4, pues no hay inmunidad a ellos. Además, cuando se suceden serotipos distintos en una misma persona, hay mayores posibilidades de un cuadro más severo.
El serotipo 2, el que más ha circulado en distintos momentos en Cuba este año, es el de mayor tendencia a que los cuadros clínicos sean algo más severos y los pacientes requieran de atención hospitalaria. Por eso, insistió en acudir al médico ante los síntomas y no automedicarse.
En Cuba -recordó- “tenemos el vector, tenemos factores que lo favorecen y un intercambio de personas cada vez mayor con países de la región de las Américas, y por lo tanto aumenta el riesgo de que lleguen personas infectadas con cualquiera de estas cuatro enfermedades”.
Fuente: Cubadebate